Les chiffres clés : 5 chantiers prioritaires
Qualité des soins & pertinence des actes, organisation territoriale, mode de financement et de régulation, ressources humaines et formation, numérique et 3,4 milliards d’euros de financement alloués à ce plan
La commission d’enquête parlementaire sur l’égal accès aux soins des Français sur l’ensemble du territoire et sur l’efficacité des politiques publiques mises en œuvre pour lutter contre la désertification médicale en milieux rural et urbain, dont j’étais le Vice-Président, a rendu son rapport le 19 juillet dernier. Il est le fruit d’une trentaine d’audition, qui ont amené les députés à dresser différents constats majeurs sur le secteur médical en France. Ces derniers sont à l’origine de la formulation de 27 propositions. Certaines de ces recommandations ont été entendues puisque parmi les différentes mesures du Plan Santé, nous pouvons retrouver plusieurs d’entre elles ont été reprises. Présenté par le Président de la République le 18 septembre dernier, le Plan Santé “Ma Santé 2022” propose une transformation profonde du système de santé français.

Le rapport de la commission d’enquête faisait déjà état d’une urgence à améliorer l’accès aux soins pour les patients, mais aussi à augmenter le nombre de médecins. Pour relever ces défis, il était notamment préconisé de faire monter en puissance des Communautés professionnelles territoriales de santé (CMPTS) ou encore d’exploiter le potentiel du numérique qui offre des possibilités de soins nouvelles (dossier médical en ligne ou encore télémédecine). Repenser la formation des médecins est un axe important pour pallier le nombre insuffisant de praticiens, redynamiser les parcours de carrière et aussi former les médecins à utiliser les nouveaux outils numériques (intelligence artificielle médicale, télémédecine, téléconsultation, etc.).
Les axes de travail de la stratégie Ma Santé 2022
- Repenser la répartition des soins dans sa globalité au sein du territoire en créant un collectif de soins au service du patient :
Afin d’améliorer l’organisation des soins de proximité, le plan mise sur le déploiement de 1 000 Communautés Professionnelles Territoriales de Santé (CPTS) pour mailler le territoire national à l’horizon 2022 et la création de 400 postes de médecins généralistes à exercice partagé ville/hôpital. Ces deux mesures avait été évoqué dans le rapport rendu en juillet par les parlementaires. La libération du temps médical permettra également de répondre aux problématiques d’accès : des assistants médicaux, une utilisation du numérique pour optimiser l’organisation et le déploiement de la télémédecine. Enfin cela passe par une réorganisation de l’hôpital. Le Plan Santé souhaite faire la distinction entre trois activités des établissements : les soins de proximité, les soins spécialisés et les soins ultraspécialisés des plateaux techniques de pointe (greffe, maladies rares, etc.). Ce partage permettra une meilleure prise en charge, et une réduction de l’engorgement des urgences.
- Adapter la formation des métiers médicaux et les parcours afin de prévoir les futurs enjeux de la santé que posera demain
Suppression du numerus clausus, refonte des premiers cycles des études de médecine, centralisation des cursus sur l’acquisition de compétences, favoriser l’interdisciplinarité : la stratégie de transformation du système de santé revoit le parcours de formation des professionnels de santé. Le rapport parlementaire soulevait cet enjeu, mais la stratégie gouvernementale va plus loin en la réformant en profondeur. Le Plan Santé ne se s’arrête d’ailleurs pas à la formation des praticiens : il aborde le parcours professionnel, la carrière de ces derniers. En effet, il est proposé des mesures pour diversifier les modes d’exercice afin d’enrichir leurs parcours.
- Le numérique à l’honneur
En plus de prévoir le déploiement de la télémédecine et des téléconsultations, le Plan Santé propose la création d’un espace personnel de santé pour tous les Français qui permettra notamment d’échanger de manière sécurisée aves son équipe de soin, trouver des conseils de soin adaptés et disposer de l’ensemble de ses prescriptions dématérialisées ou encore de prendre rendez-vous avec n’importe lequel professionnel de santé.
Quid de la circonscription ?
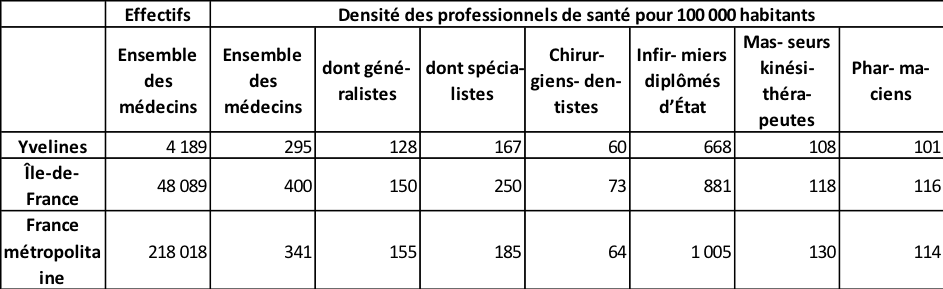
INSEE – Janvier 2016
Prochain rendez-vous en circonscription : Réunion des professionnels de
santé des Yvelines
Date : 16 octobre 2018
Lieu : UFR des sciences de la santé de l’Université de Versailles Saint-Quentin-en-Yvelines (UVSQ)
Résumé des principales mesures du plan santé :
- Création dès 2019, de financements au forfait pour la prise en charge à l’hôpital des pathologies chroniques dont le diabète et l’insuffisance rénale chronique pour leur partie hospitalière. Ces financements seront élargis à partir de 2020 à d’autres pathologies et cette démarche inclura par la suite la prise en charge en ville en vue d’une meilleure coordination ville-hôpital.
- Déploiement de 1 000 Communautés professionnelles territoriales de santé (CPTS) pour mailler le territoire national à l’horizon 2022. Une stratégie nationale de déploiement sera arrêtée d’ici fin 2018 et une négociation conventionnelle sera engagée dès2019 pour donner un cadre pérenne de financement aux CPTS.
- Soutien financier au développement des assistants médicaux auprès des médecins libéraux à condition que ces derniers exercent en groupe, s’inscrivent dans un exercice coordonné ou une CPTS et s’engagent sur un bénéfice mesurable pour la population en matière d’accès aux soins (augmentation patientèle, réduction des délais de rendez-vous…), dans le but de libérer du temps médical et de permettre aux médecins de se concentrer sur les soins.
- Labellisation dès 2020 des premiers « Hôpitaux de proximité », avec l’objectif de reconnaissance de 500 à 600 établissements. Ces derniers assureront des missions hospitalières de proximité, en médecine polyvalente, soins aux personnes âgées, soins de suite et de réadaptation, consultations de spécialités, consultations non programmées, et devront disposer d’un plateau technique de biologie et d’imagerie, d’équipes mobiles et d’équipements en télémédecine.
- Réforme du régime des autorisations des activités de soins, dans une logique de gradation des soins entre proximité, soins spécialisés, soins de recours et de référence, organisées à des échelles territoriales nécessairement différentes et en s’appuyant sur des seuils d’activité quand cela est pertinent au regard des enjeux de qualité et de sécurité des soins. Elle se fera en plusieurs phases et aboutira dès 2020 sur de nouvelles normes pour certaines activités particulièrement structurantes pour les territoires, notamment les services d’urgence, les maternités, les services de réanimation, l’imagerie et la chirurgie.
- Création d’un statut unique de praticien hospitalier, associé à la suppression du concours PH, pour faciliter l’entrée dans la carrière, diversifier les parcours professionnels (reconnaissances des valences non cliniques) et faciliter l’exercice mixte.
- Redonner au service son rôle de « collectif » dans l’organisation des activités de soins et le management de l’équipe soignante ; favoriser la reconnaissance collective par la création d’un dispositif d’intéressement lié aux projets d’amélioration de la qualité de service ; prise en compte des compétences en management dans la nomination des responsables médicaux.
- Élargissement des compétences de la commission médicale d’établissement pour renforcer la participation des médecins au pilotage des hôpitaux.
- Suppression du Numerus clausus et refonte des premiers cycles des études en santé autour de processus d’orientation progressifs encourageant les passerelles et la diversification des profils.
- Réforme du 2e cycle des études médicales et suppression des épreuves classantes nationales pour une orientation tenant mieux compte des compétences et aptitudes des élèves et de leur projet professionnel.
